Nádor na mozku – přežití
Mozek je centrum, ze kterého je řízena činnost našeho těla. Dává pokyny k provádění pohybů, například při chůzi či psaní. Mozek nám též zprostředkovává příjem signálů zvenčí, umožňuje nám vidět, slyšet, cítit, vnímat teplo nebo chlad a další vjemy. Díky skutečnosti, že máme mozek, můžeme myslet a mluvit. Ale i naše emoce jsou spojeny s činností mozku. Mozek spolu s míchou představuje centrální nervový systém. Uvnitř lebky může dojít k tvorbě různých typů nádorů.
Podle místa vzniku se nádory dělí na:
- intracerebrální (nitromozkové) – vznikají v mozkové tkáni;
- extracerebrální – vznikají v jiné tkáni uvnitř lebky, nacházejí se tedy vně mozkové tkáně, mohou však na mozek tlačit a působit potíže; příkladem extracerebrálního nádoru je meningeom, což je nádor vyrůstající v mozkových plenách.
Intracerebrální tumory se vyskytují statisticky častěji než tumory extracerebrální. O původu nádorů mozku není dosud mnoho známo; asi u 5 % z nich se předpokládá dědičně podmíněný výskyt (hlavně u pacientů dětského a mladšího věku), například u takzvané neurofibromatózy, která se vyznačuje tvorbou mnohočetných vazivových útvarů v průběhu nervů a v podkoží. Do současné doby nebyl také prokázán zvýšený výskyt nádorů u častých uživatelů mobilních telefonů a u osob žijících v blízkosti vedení vysokého napětí a vysílačů.
Ozařování mozku, je hlavní myšlenka, která vedla k vytvoření tohoto článku. Můžete se dozvědět i širší souvislosti, zde je výběr nejlepších momentů souvisejících s tématem metastáze na mozku prognóza
Také se můžete podívat na článek Ozařování a dozvědět se další související informace.
Intracerebrální nádory
Intracerebrální nádor vzniká bujením mozkové tkáně buď jako primární mozkový nádor, nebo jako metastáze nádoru jiné části těla (například plicního nádoru). Nejčastěji se vyskytujícím primárním tumorem je gliom.
Nejvýznamnější druhy gliomů jsou:
- astrocytom (nejčastější výskyt);
- oligodendrogliom;
- ependymom (poměrně vzácný).
K metastázím dochází přenosem nádorových buněk krevní cestou z jiného orgánu do mozku a jejich následným bujením. Pak se mluví o mozkových metastázích.
Gliom
Míra zhoubnosti gliomu se vyjadřuje ve stupních rizika. Nejčastěji se používá dělení na málo rizikové a vysoce rizikové tumory. Málo rizikový nádor roste pomalu, proto je považován za poměrně „málo zhoubný“ nádor. Na rozdíl od ostatních nezhoubných nádorů jinde v těle není málo rizikový gliom ostře ohraničen. Nádorové buňky prorůstají zdravou mozkovou tkání a celý nádor je proto obtížně operativně odstranitelný. Po určité době může opět narůstat, pak se mluví o recidivě tumoru. Často v tomto případě dochází ke změně na vysoce zhoubnou formu.
Vysoce rizikový gliom také není ostře ohraničen a prorůstá zdravou mozkovou tkání. Na rozdíl od málo rizikového tumoru je však velmi zhoubný – bujení je velice rychlé. Úplné odstranění tumoru není většinou možné a ve vysoké míře dochází k recidivám. Gliom na rozdíl od většiny zhoubných tumorů, které se vyskytují v jiných částech těla, prakticky nikdy nemetastazuje. Ročně je v České republice diagnostikováno asi 700 případů nádorů mozku, většinou gliomů. Málo rizikový gliom se více vyskytuje ve věkové skupině 20–40 let. Vysoce rizikový gliom postihuje více věkovou kategorii nad 40 let.
- Meningeom – postihuje především dospělé pacienty; vyrůstá z mozkových blan.
- Meduloblastom a ependymom – jde o typické mozkové nádory dětského věku.
- Adenom hypofýzy – projevuje se poruchami hormonálních funkcí.
- Gliom optiku – je nádor postihující oční nerv.
- Neurinom – je nádor postihující obvykle sluchový nerv.
Obtíže provázející nádor mozku silně závisí na lokalizaci onemocnění. Příznaky se dají rozdělit do tří skupin, a sice:
- výpadky schopností a dovedností;
- epilepsie;
- obtíže plynoucí ze zvýšeného nitrolebního tlaku.
Při vzniku podezření, že uvedené potíže souvisejí s nádorem mozku, se v současné době provádí vždy výpočetní tomografie (CT) vyšetření mozku a vyšetření magnetickou rezonancí (MR). V některých případech je nutné vyšetření elektroencefalické (EEG).
Za účelem stanovení definitivní diagnózy je však třeba vyšetření mozkové tkáně. Odejmutí malé části tkáně se nazývá biopsie. Odborný lékař, který tento zákrok provádí, se jmenuje neurochirurg, což je chirurg specializovaný na operace nervového systému. Jiný odborník, patolog, vyšetří odebranou tkáň pod mikroskopem. Na základě buněčných změn může tento lékař určit charakter onemocnění.
Odběr mozkové tkáně může být pacientovi proveden dvěma způsoby:
- stereotaktickou biopsií;
- kraniotomií.
Volba metody je kromě jiného závislá také na umístění a rozšíření nádoru. Stereotaktická biopsie se provádí malým otvorem v lebce, u kraniotomie je otvor poněkud větší. Pro oba výkony je zapotřebí hospitalizace.
Jestli se zajímáte i o další informace, tak zpracované téma metastáze na mozku je výběr toho nedůležitějšího, co jsme na toto téma napsali. Mnohdy nám k tomu pomohly i zkušenosti a rady ostatních uživatelů.
Za zmínku stojí také článek Nežádoucí účinky po ozařování.
Stereotaktická biopsie
Při stereotaktické biopsii odebere neurochirurg vzorek nádorové tkáně pro mikroskopické vyšetření. Před vyšetřením je část hlavy vyholena. Zákrok se provádí v lokálním umrtvení nebo pod narkózou. Nádorová tkáň je odebrána z místa, které bylo předem přesně určeno pomocí speciálního měřicího zařízení. Na hlavu pacienta je připevněna rámová konstrukce, která je opatřena měřicí stupnicí. S touto konstrukcí na hlavě pacienta jsou nejprve pořízeny rentgenové CT snímky. Na nich se zobrazí i kovová konstrukce včetně měřítka a lékař tak může přesně určit místo vpichu jehly pro biopsii. Poté je v tomto místě vytvořena do lebky dírka, kterou je do postižené tkáně zavedena dutá jehla a odebrán vzorek. Většinou může jít pacient domů 1–3 dny po zákroku.
Kraniotomie
Při této operaci se otevírá lebka. Zákrok je prováděn v celkové narkóze. Před operací je kůže hlavy (částečně) vyholena. Při kraniotomii vyřízne neurochirurg do lebky jakési „okénko“. Tímto otvorem se pak provádí další operace. Někdy je odebrán pouze vzorek nádorové tkáně pro mikroskopické vyšetření, ale ve většině případů neurochirurg odstraní co největší množství nádorové tkáně. Zákrok tedy není považován pouze za odebrání vzorku tkáně k vyšetření, ale jedná se už o léčebný zásah. Po ukončení operace je vyříznutá kost vložena zpět do „okénka“. Pokud se po operaci nevyskytnou žádné komplikace, může být pacient po jednom až dvou týdnech propuštěn domů. Některé následné léčebné postupy si však mohou vyžádat dlouhodobější hospitalizaci.
V případě, že vyšetření tkáně potvrdí přítomnost gliomu nebo jiného mozkového nádoru, musí odborní lékaři rozhodnout o optimálním způsobu léčby. Rozhodnutí lékařů závisí na typu tumoru a jeho umístění, přičemž zde svou roli hraje i věk a celkový zdravotní stav pacienta. Například není možná operace v případě, kdy nádor leží hluboko v té části pacientova mozku, která je zodpovědná za důležité životní funkce.
U málo rizikového gliomu mohou lékaři dojít k závěru, že je lépe vyčkat, jak se nález bude dále vyvíjet. Málo rizikový gliom roste často velmi pomalu. To znamená, že se nádor během několika let prakticky vůbec nemusí měnit. Navíc u tohoto nádoru se prakticky nevyskytuje nebezpečí metastází. Pacient zůstává samozřejmě pod stálou kontrolou. Pravidelně se podrobuje CT a MR vyšetření, aby se zjistila velikost nádoru. Může se stát, že v určitém okamžiku je léčba přece jenom nutná.
Pokud lékaři rozhodnou, že léčba je možná a má smysl, pak tato léčba může spočívat:
- v operaci s následným ozařováním (radioterapie);
- pouze v ozařování.
Chemoterapie, tedy podávání léků brzdících dělení buněk (cytostatika), se u dospělých pacientů s nádorem mozku používá jen omezeně.
Článek Laparoskopická operace tlustého střeva: průběh, rekonvalescence a rizika by také mohl pomoci rozšířit povědomí o nové poznatky. Laparoskopická operace tlustého střeva je šetrný chirurgický zákrok. Vysvětlujeme průběh operace, rekonvalescenci, stravu i možná rizika.
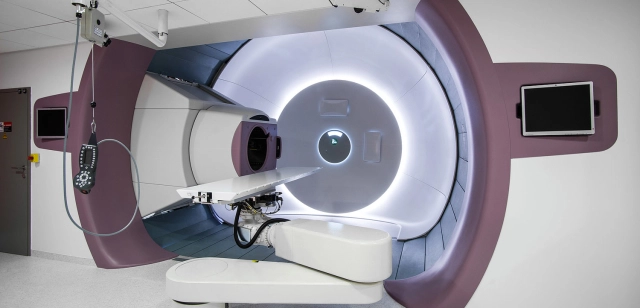
Jak probíhá ozařování mozku
Ozařování nádorů (radioterapie) se může použít jako doplňková léčba po operaci nebo jako hlavní léčebná metoda. Ozáření poškozuje nádorové buňky. Ty se obnovují jen velice obtížně, takže výsledkem léčby je úplné nebo částečné odstranění tumoru. Ozáření ovšem také poškozuje sousední zdravé buňky. Ty však v průběhu léčby rychleji regenerují (jsou vůči záření odolnější).
Vnější ozařování – jde o záření, které vychází z přístroje a zvnějšku proniká tumorem. Někdy může být ozařované pole po několika provedených ozářeních zmenšeno. Důvodem k tomu je zmenšení rizika poškození zdravé mozkové tkáně. Ozařování musí být vždy velice přesně zaměřeno a během procedury pacient nesmí hýbat hlavou. Protože to je velmi obtížné, dostává pacient většinou na hlavu umělohmotnou masku. Její zhotovení se provádí při plánování ozařování z rychle tuhnoucí umělohmotné síťoviny při teplotě asi 40 °C. Když pacient leží na ozařovacím stole, přiloží mu laborant na hlavu tuto masku a připevní ji ke stolu. Na masce je pak přesně vyznačeno místo, které má být ozařováno.
Celkové množství záření (dávka) – je pro každého pacienta stanoveno individuálně lékařem-radioterapeutem. Ten při jejím určování bere v úvahu typ nádoru, jeho lokalizaci a celkový stav pacienta. Aby byla zdravé tkáni dána co největší možnost regenerace, je celková dávka rozdělena do mnoha dílčích ozařování – frakcí.
Doba ozařování – pohybuje se mezi třemi až šesti týdny. Během této doby dochází pacient obyčejně pětkrát týdně na radioterapeutické oddělení. V některých případech jsou aplikovány kratší ozařovací série. Doba jedné denní dávky frakce trvá asi 3–6 minut.
Stereotaktická radiochirurgie – v posledních letech se k léčbě malých nádorů, které jsou chirurgicky obtížně dosažitelné, užívá takzvaná stereotaktická radiochirurgie. Pomocí speciálního zaměřovacího a fixačního zařízení může být do malé, přesně zaměřené postižené oblasti vyslána velmi vysoká dávka záření. Při tomto postupu dochází k minimálnímu poškození okolní zdravé tkáně.
Vnitřní ozařování (brachyradioterapie) – představuje jinou formu léčby mozkového nádoru, kdy je radioaktivní materiál umístěn uvnitř lebky v nádoru. Tato metoda umožní léčbu těžce přístupných nádorů. V České republice je tento způsob ozařování používán omezeně, a to pouze v některých nemocnicích.
Metastáze na mozku
Prognóza pacientů s nádorem mozku a metastáze se velice liší. Záleží především na stupni zhoubnosti nádoru, na věku pacienta a na jeho celkové tělesné kondici. Také léčebné možnosti mají svůj vliv.
Pacienti s málo rizikovým gliomem mohou žít někdy mnoho let bez recidivy nemoci. Ve dvou třetinách případů se však jedná o vysoce rizikový gliom. Perspektiva těchto pacientů je obvykle omezená. Léčba u většiny z nich nesměřuje k vyléčení, ale ke zpomalení růstu nádoru a někdy k potlačení jeho velikosti. Účelem léčby je rovněž zmírnit obtíže. Nelze jednoznačně předvídat, v jaké míře se bude nádor a metastáze vyvíjet. Velice individuální je i to, v jaké míře se bude moci pacient po prodělané léčbě mozkového nádoru vrátit ke svým předchozím aktivitám. I v případech, kdy vše probíhá dobře, zjišťují mnozí pacienti, že přece jen musí své dřívější aktivity poněkud omezit. Někteří se musí zcela vzdát určitých činností, protože je již dobře nezvládají, případně postrádají potřebnou jistotu. U pacientů, kteří nemohou být dostatečně léčeni a u nichž nádor recidivuje, se může vyskytnout řada problémů. V závislosti na umístění tumoru dochází k výpadkům určitých schopností. Snížená mozková činnost způsobuje obvykle poruchy v citové oblasti nebo v myšlenkových schopnostech. Z toho často vznikají nedorozumění, která zvyšují napětí mezi pacientem a jeho okolím. Je proto velice důležité, aby každý, kdo běžně přichází do styku s pacientem, byl co nejvíce informován o změnách, které mozkový nádor může způsobovat.
Také se můžete podívat na článek Potíže po ozařování hlavy a krku a dozvědět se další související informace.
Vedlejší účinky ozařování
V důsledku ozařování se mohou u některých pacientů objevit obtíže jako zvýšená únava, snížená chuť k jídlu a bolesti hlavy. Po ukončení léčby tyto obtíže většinou ihned mizí. Pacienti, kteří na počátku ozařovací kúry ještě mají vlasy, je ztrácejí po dvou až třech týdnech ozařovaní, a to v místech ozařovaných polí na hlavě. Pokud si pacient na začátku ozařování objedná paruku nebo příčesek, mohou být tyto pomůcky hotovy v okamžiku, kdy se vypadávání vlasů začne objevovat. Vypadávání vlasů je většinou dočasné, někdy je ztráta vlasů trvalá. Vliv na to má i podaná dávka záření. V závislosti na umístění ozařování v lebce se mohou u pacienta objevit i problémy s viděním či sluchem. Tyto obtíže většinou po ukončení ozařování mizí. Pozdními průvodními jevy po léčbě ozařováním jsou poruchy paměti a schopnosti koncentrace. Vznikají 1–3 roky po léčbě a často dlouhodobě přetrvávají.
Pacient, který prodělal operaci a ozařování, nebo pouze ozařování mozkového nádoru, zůstává i nadále po celý život pod kontrolou odborného lékaře.
Autor: © Mgr. Světluše Vinšová
Foto: © Frei